Gdy boli ucho, czyli opowieść o ostrym zapaleniu ucha środkowego.
Większość z nas choć raz w życiu przebyła ostry stan zapalny ucha środkowego. Odczuwany wówczas ból trudno porównać z każdym innym. Jest to bardzo nieprzyjemne doznanie. Dziecko często nie potrafi wręcz określić i pokazać, gdzie boli. Rodzicowi trudno rozpoznać, co się dzieje, a postawienie prawidłowej diagnozy zależy od czujności lekarza. Tym razem opowiadam o tym, jak dochodzi do takiego zakażenia oraz kilka słów o objawach i leczeniu tej przypadłości.
Co to jest ostre zapalnie ucha środkowego?
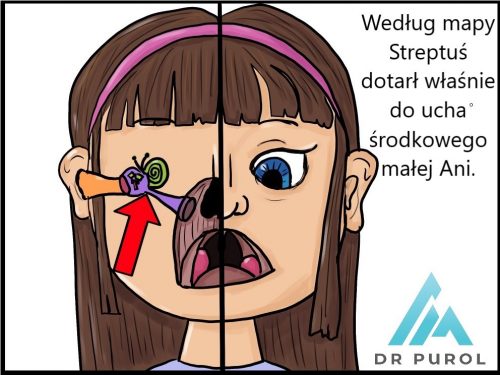
Ostre zapalenie ucha środkowego to proces zapalny, który obejmuje struktury ucha środkowego- przestrzeni pomiędzy uchem zewnętrznym i wewnętrznym. Choroba rozwija się nagle, często może być poprzedzona infekcją górnych dróg oddechowych. Ma bardzo różny przebieg, w zależności od wieku pacjenta.
Co powoduje ostre zapalenie ucha środkowego?
Do zakażenia najczęściej dochodzi drogą poprzez gardło i trąbkę słuchową (drogą wstępującą). Wyjątkowo patogeny atakują się przez ucho zewnętrzne (poprzez perforację lub dreny wentylacyjne błony bębenkowej).
W większości przypadków zakażenie jest mieszane: wirusowo- bakteryjne. Do bakterii wywołujących tą infekcję należą głównie: Steptococcus pneumoniae – 36,7%, Haemofilus influenzae – 31,7%, Moraxella catarrhalis – 18,7%. U sporej części zdrowych dzieci te bakterie bytują w części nosowej gardła. Ich obecność w gardle w trakcie infekcji wirusowej znacząco zwiększa ryzyko wystąpienia zapalenia ucha środkowego.
Czy moje dziecko zachoruję na zapalenie ucha środkowego?
Nie każde przeziębienie kończy się zapaleniem ucha. Występowaniu tej infekcji sprzyjają zaburzenia czynności trąbki słuchowej. Zapalanie ucha środkowego u dzieci są wyraźnie częstsze, ponieważ trąbka słuchowa dopiero stopniowo się rozwija. Proces ten utrudniają częste w tym wieku infekcje górnych dróg oddechowych oraz przerost migdałka gardłowego. Inne czynniki, które mogą wpływać na częstość zachorowań to: niedojrzały układ immunologiczny lub zaburzenia odporności, płeć męska, predyspozycje genetyczne, brak karmienia piersią, duża ekspozycja na wirusy i bakterie w żłobkach i przedszkolach, używanie smoczków przez dzieci poruszające się samodzielnie, pora roku – okres jesienno-zimowy, wady twarzoczaszki (dysfunkcje trąbki słuchowej), alergia.
Czy to częsta choroba?
Większość dzieci choruje na ostre zapalenie ucha środkowego przynajmniej raz w życiu. Szczyt zachorowań przypada między 6. a 18. miesiącem życia i wyraźnie maleje po ukończeniu 7. roku życia. Jedynie 10% z nich występuje po 15. roku życia. Niestety u części dzieci do 2 roku życia problem wielokrotnie nawraca (do kilku razy w ciągu 6-12 miesięcy).
Jakie są objawy ostrego zapalania ucha środkowego?
- Zwykle pacjent jest w trakcie infekcji górnych dróg oddechowych – ma katar, kaszel, czy gorszy apetyt.
- Najczęstszym objawem zapalenia ucha jest jego silny ból, który często pojawia się w nocy. Trwa zwykle jeden dzień. Jednak u małych dzieci czy u dzieci z nawrotowym problemem ból może się nie pojawić!
- Starsze dzieci mogą zgłosić uczucie pełności w uchu, gorzej słyszą.
- Gorączka pojawia się tylko w ¼ przypadków- czyli znów- nie zawsze!
- U niemowląt występują głównie objawy ogólne– gorączka, płacz, zaburzenia snu, wymioty, czasem biegunka i wyciek ropnej wydzieliny z ucha.
Ponieważ rozpiętość i zmienność objawów jest duża, tylko badanie lekarskie pomaga ustalić rozpoznanie.
Jak leczy się ostre zapalanie ucha u dzieci?
Podstawą jest zasada ,,czujnej obserwacji”. Konieczne są zatem wizyty kontrolne, by lekarz mógł ocenić badaniem otoskopowym stan ucha. Rozpoczyna się od podania leków przeciwbólowych i przeciwgorączkowych ( ibuprofen, paracetamol). Antybiotyk jest konieczny obowiązkowo w następujących przypadkach:
- Niemowląt <6. miesiąca życia
- dzieci z wysoką gorączką i wymiotami
- z wyciekiem z ucha
- <2. roku życia z obustronnym ostrym zapaleniem ucha środkowego
- z grupy zwiększonego ryzyka – nawracające zapalenie ucha środkowego, wady twarzoczaszki, zaburzenia immunologiczne, zespół Downa, odbiorcze upośledzenie słuchu
- chorych z ograniczonym dostępem do opieki medycznej
- przy braku poprawy po 24–48-godzinnym okresie leczenia objawowego.
W nielicznych przypadkach konieczne może być nacięcie błony bębenkowej- paracenteza.
Czy ta choroba jest groźna?
Większość przypadków cofa się bez powikłań i trwałych następstw, nawet jeśli doszło do perforacji (pęknięcia błony bębenkowej). Ale lokalizacja stanu zapalnego może prowadzić do powikłań wewnątrzskroniowych (zapalenie wyrostka sutkowatego, niedowład lub porażenie nerwu VII, zapalenie błędnika) i wewnątrzczaszkowych (zapalenie opon mózgowo- rdzeniowych czy struktur ośrodkowego układu nerwowego). U dzieci z nawracającym problemem istotna jest ocena słuchu.